Con la temporada competitiva que se avecina, el quiropráctico Dr. Alexander Jimenez brinda información y examina las mejores ideas actuales sobre vacunación para atletas y hace recomendaciones para los médicos deportivos.
Sin duda, la vacunación es uno de los mayores triunfos de la medicina moderna. Muchas enfermedades graves que solían mutilar o matar rutinariamente a un gran número de personas ya no son una amenaza. Más que eso, la vacunación puede prevenir brotes de enfermedades menos graves, que aunque no amenazan la vida, siguen siendo desagradables, lo que lleva a perder el tiempo del trabajo y la escuela.
Cualquier persona con niños pequeños o que ha viajado extensamente en el extranjero (ojalá) entienda que un programa de vacunación es requerido o recomendado. Sin embargo, cuando se trata del atleta itinerante, la situación es bastante más compleja. Mientras que las vacunas básicas (por ejemplo, la fiebre tifoidea, la hepatitis, etc, cuando se viaja a ciertas regiones de los trópicos), por supuesto siguen siendo necesarios, los médicos también quieren asegurarse de que sus atletas se quedan lo mejor posible para competir en todo su potencial. Una enfermedad leve que es un inconveniente para un turista puede ser un desastre para un atleta que se centra en el pico de su temporada!
Por lo tanto, los clínicos deportivos pueden desear considerar vacunas adicionales para minimizar el riesgo de condiciones más leves. Sin embargo, este enfoque plantea un nuevo conjunto de cuestiones. Por ejemplo, ¿qué vacunas adicionales se pueden utilizar para los atletas que viajan regularmente al extranjero? ¿Cuáles son los efectos secundarios posibles de estas vacunaciones adicionales y cómo se deben programar las vacunas para maximizar la inmunidad durante la competición, mientras que se minimiza la interrupción de la formación en el período previo a la competencia?
Índice del contenido
Los atletas son diferentes
Existe cierta incertidumbre acerca de los regímenes de vacunación más apropiados en los atletas entre los médicos del equipo y otros médicos debido a que las pautas generales de vacunación de salud pública no pueden transferirse fácilmente a los atletas de élite. Factores complicados incluyen las circunstancias típicas de la vida cotidiana de los atletas, tales como viajes frecuentes a países extranjeros o contacto cercano con compañeros de equipo y oponentes, lo que podría indicar la necesidad de una modificación de los calendarios de vacunación recomendados. Además, la intensa actividad física de entrenamiento y competencia con sus posibles efectos sobre la función inmune puede afectar las decisiones sobre la ejecución y el momento de la vacunación.
Otros factores complicadores son que las recomendaciones de vacunación se formulan en torno a una política de salud pública y no para individuos específicos y es probable que cambien con el tiempo (1-3). Además, está la cuestión de la rentabilidad; La mayoría de las vacunas que no se recomiendan generalmente no se recomiendan porque el beneficio médico no se considera suficientemente equilibrado con los costos si se implementa en toda la población. Esto es a pesar de que pueden ser potencialmente beneficiosos en individuos específicos (4,5). También es importante comprender que las recomendaciones generalizadas no toman en cuenta las consecuencias de los efectos de la enfermedad en los atletas, que pueden ser mucho más profundas y de mayor alcance que en el público en general (véase el recuadro 1).
 Otras razones de por qué los atletas son diferentes cuando se trata de la vacunación son los siguientes:
Otras razones de por qué los atletas son diferentes cuando se trata de la vacunación son los siguientes:
- Los atletas están a menudo en estrecho contacto con los oponentes y compañeros de equipo, lo que aumenta el riesgo de transmisión de muchas enfermedades, en particular las enfermedades respiratorias transmitidas (9,10). Normalmente, un contacto de menos de 1-2 metros de distancia es necesaria para transmitir enfermedades como la influenza u otros agentes transmisibles respiratorios, como la varicela (11,12).
- Para las enfermedades transmitidas por la sangre, el riesgo de transmisión debido al deporte es menos pronunciado, pero los atletas todavía están en mayor riesgo que la población general (13,14).
- Incluso los atletas no vacunados sanos que están expuestos a un agente infeccioso (por ejemplo, contacto con un individuo enfermo) pueden tener que ser excluidos de la formación y competencia por razones médicas. Normalmente, dicha exclusión tiene que durar el periodo de incubación completo de una enfermedad, que puede ser de hasta tres semanas.
Poniendo todos estos factores juntos, la recomendación es que los atletas competidores de élite deben ser vacunados más agresivamente que el público en general (15).

¿Qué vacunas?
La decisión sobre qué vacunas se administran antes de un viaje al extranjero dependerá de varios factores, incluidos los destinos de viaje, la naturaleza del deporte y el historial de salud / vacunación de la persona involucrada. Sin embargo, independientemente de estos factores, se recomienda que TODOS los atletas adultos se vacunen de forma rutinaria contra lo siguiente:
1. Tétanos
2. Difteria
3. Tos ferina (tos ferina)
4. Influenza
5. Hepatitis A y B
6. El sarampión, la parotiditis y la varicela (si la inmunidad no está probada por una infección natural)
De éstos, los números 1-5 deben administrarse como vacunas inactivadas, mientras que el sarampión, las paperas y la varicela (varicela) deben administrarse como vacunas vivas (15). Una discusión completa sobre las consideraciones detalladas con respecto a cada vacunación posible está más allá del alcance de este artículo (los lectores están dirigidos a una revisión completa y reciente de este tema por Luke y D'Hemecourt (15)). Sin embargo, la Tabla 1 resume la mayoría de las recomendaciones clave.
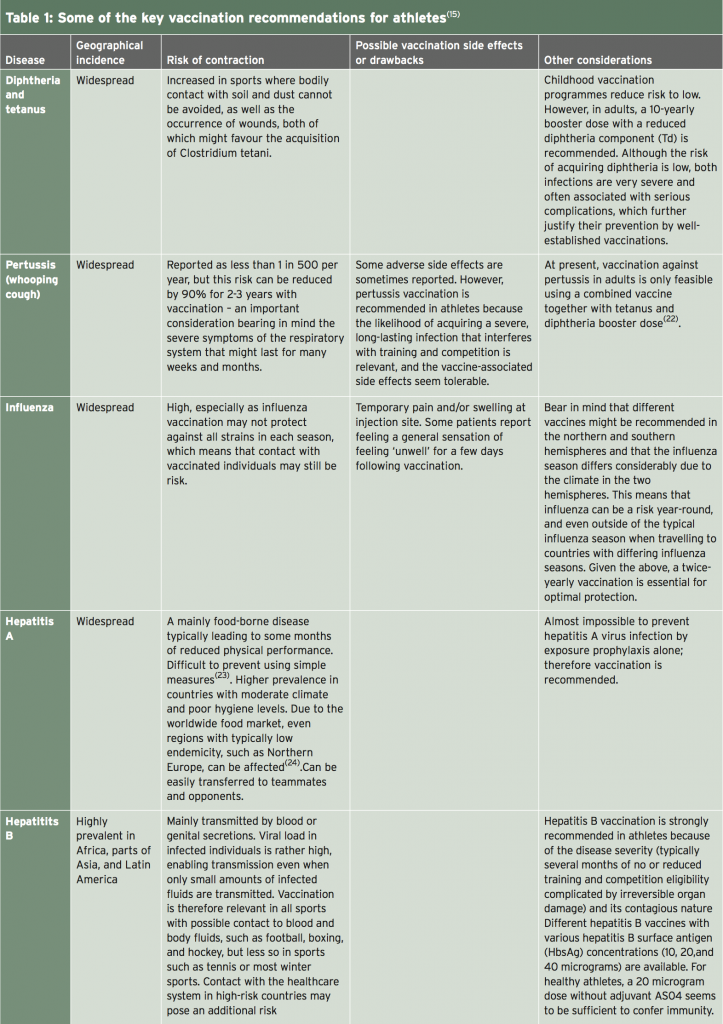
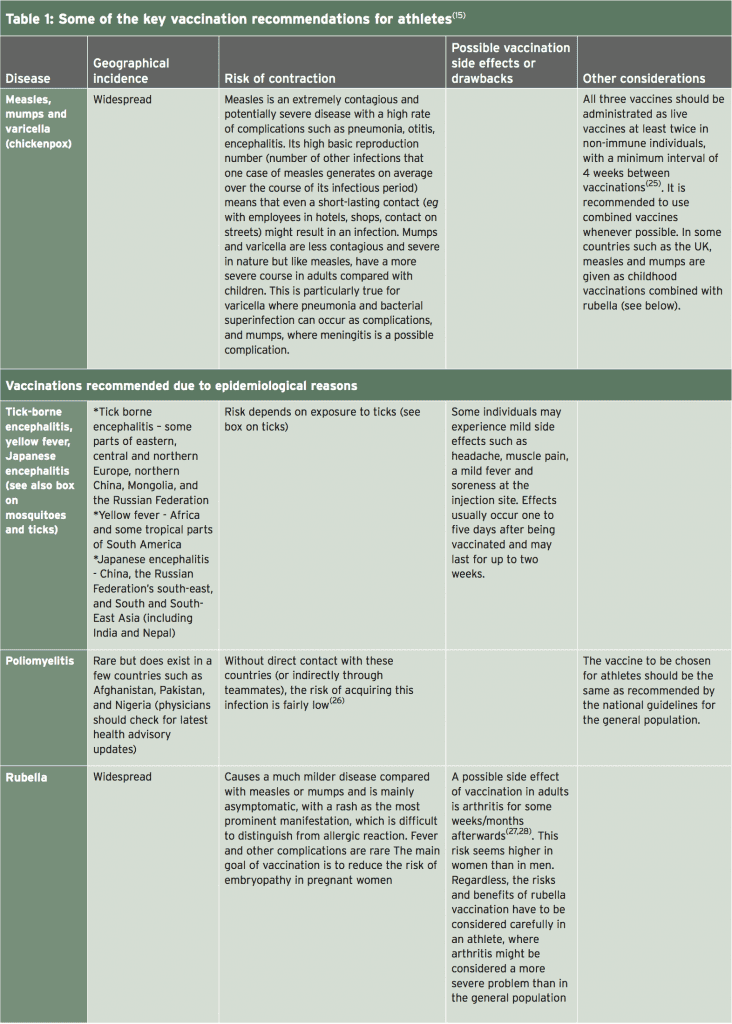
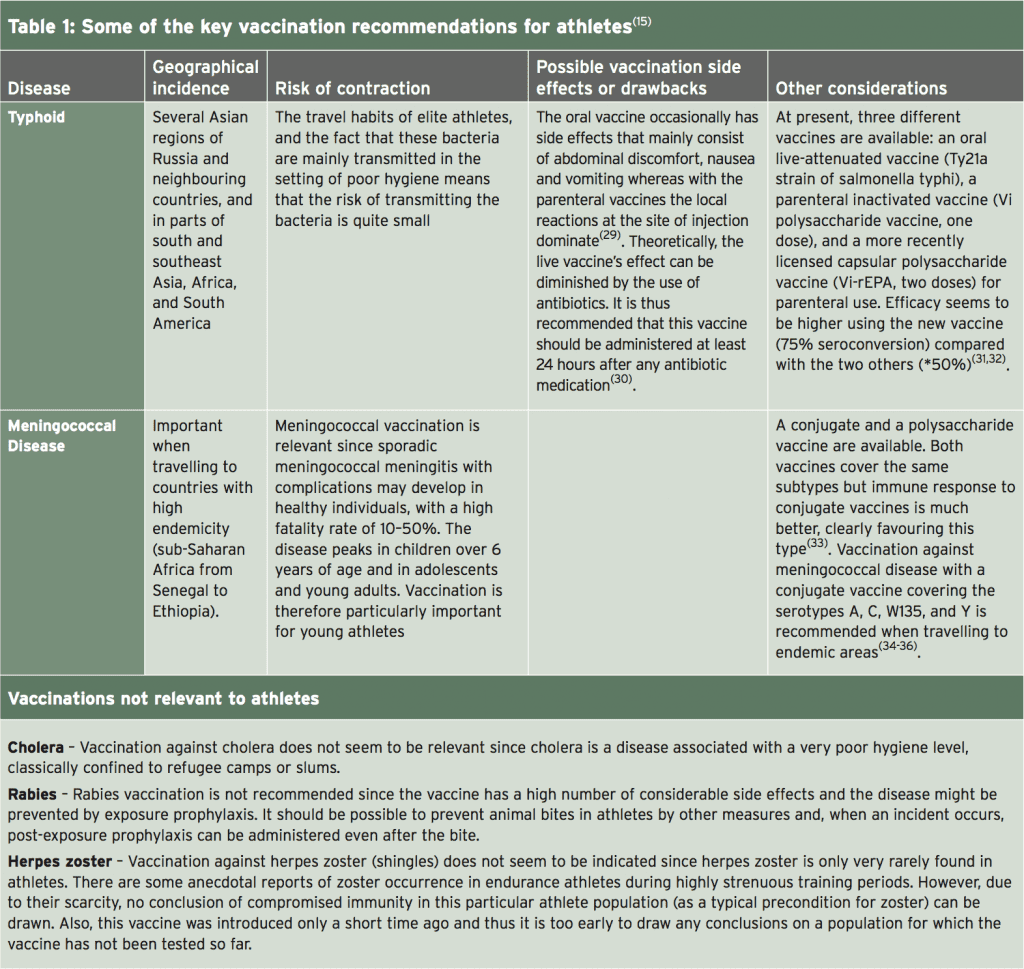
Tiempo de Vacunación
El momento de vacunación debe ser elegido con el fin de minimizar la interferencia con la formación y la competencia, y para asegurar que la reacción inmune no se vea afectada temporalmente. Las vacunas inactivadas generalmente causan efectos secundarios dentro de los dos días siguientes a la vacunación. Esto es en contraste con las vacunas vivas donde el pico de efectos secundarios es más probable que ocurra después de 10-14 días cuando la replicación de las vacunas es máxima. A menos que se deba administrar urgentemente una vacunación, el mejor momento para la vacunación es al comienzo de los períodos de descanso, por ejemplo al comienzo de la temporada baja de invierno.
Cuando se debe realizar una vacunación dentro de un período de entrenamiento y / o competición (por ejemplo, influenza), no hay ningún problema médico importante con la capacitación realizada poco antes o después de la vacunación. Sin embargo, se recomienda vacunar poco después de una competencia con el fin de hacer el período de tiempo a la próxima competencia lo más largo posible. Muchas vacunas administradas por inyección pueden causar dolor local e inflamación en el lugar de la inyección. Por lo tanto, los médicos pueden preferir programar la administración de la vacuna de manera que no coincida con el dolor muscular tardío (DOMS) después del ejercicio extenuante.
Técnicas de vacunación
Dependiendo del lugar de la inyección, pueden producirse algunos impedimentos específicos del deporte (por ejemplo, dolor de glúteos en los corredores después de una inyección glútea). Obviamente, es aconsejable utilizar el lado no dominante para inyecciones en disciplinas unilaterales como los deportes de raqueta. Para las vacunas que se pueden administrar por vía intramuscular o subcutánea, la opción intramuscular parece ser preferible ya que proporciona una tasa de títulos más alta (más producción de anticuerpos) y un menor riesgo de granuloma.
La inyección en el músculo deltoides es preferible si es posible, aunque otros sitios del músculo son posibles. Independientemente, es importante que el atleta esté sentado o acostado, y el músculo esté completamente relajado. Los estudios indican que el uso de agujas más largas (25 mm) y una rápida velocidad de inyección / retirada de la aguja (1-2 segundos) se asocian con menos dolor (37). Además, un ángulo de inyección de los grados 90 también puede ayudar a reducir el dolor en las inyecciones intramusculares.
Los síncopes o colapsos después de la vacunación son infrecuentes pero pueden ocurrir; Algunos estudios sobre la vacunación contra la influenza sugieren que la frecuencia del síncope en los atletas más jóvenes es de 1% (38). Sin embargo, el síncope en sí puede ser menos importante que las lesiones secundarias causadas por el colapso como la fractura del cráneo y la hemorragia cerebral. Dado que la mayoría de los síncopes (80%) ocurren dentro de 15 min de la administración de la vacuna, se recomienda observar atletas durante un período de 15-30 minutos después de la vacunación. Esta recomendación puede ser particularmente importante para los atletas de resistencia, ya que hay indicios de que, en estos atletas, los síncopes inducidos por vasovagios son más frecuentes (39).
Programa de vacunación
Los calendarios de vacunación recomendados para la prevención de enfermedades dependerán del registro de vacunación anterior y del historial de enfermedades del deportista en cuestión. Además, algunos programas dependen del tipo / marca de vacunas utilizadas y las recomendaciones también pueden diferir según la política de salud pública de cada país. Se remite a los lectores al resumen de Luke y D'Hemecour (15); También hay excelentes recursos descargables en el Centro para el Control y la Prevención de Enfermedades (CDC) de EE. UU. www.cdc.gov/vaccines/ horarios / hcp / adult.html.
Resumen
Los requisitos de vacunación para los deportistas de élite no son los mismos que para el público en general. Estos atletas no solo están potencialmente expuestos a más patógenos de enfermedades como resultado de los viajes internacionales, sino que incluso el episodio más leve de enfermedad que apenas sería perceptible para la mayoría de nosotros puede ser devastador para el rendimiento atlético de élite. Por estas razones, los médicos y los médicos deportivos deberían adoptar un enfoque mucho más agresivo para la vacunación de sus atletas. Junto con los pasos para reducir la exposición y las técnicas y el momento de vacunación correctos, los médicos pueden maximizar el potencial de sus atletas para desempeñarse en todas las épocas del año en todas las regiones del mundo.
Referencias
1. Organización Mundial de la Salud. Vacuna de la OMS evitable
Enfermedades: sistema de monitoreo. 2012
resumen global 2013. www.who.int/
Immunization_monitoring / data / data_subject /
Es / index.html accede a 5th Feb 2017
2. Staðndige Impfkommission (STIKO).
Empfehlungen der Sta¨ndigen Impfkommission
(STIKO) es Robert Koch-Institut. Epi Bull.
2012; 283-10
3. Centros de Control y Prevención de Enfermedades.
Recomendaciones generales sobre vacunación-
Recomendaciones de la Comisión Consultiva
Sobre las Prácticas de Inmunización (ACIP). MMWR
2011: 60: 1-64
4. Vaccine. 2013;31:6046–9
5. Pharmacoeconomics. 2005;23:855–74
6. J Exp Med. 1970; 131: 1121-36
7. Am Heart J. 1989; 117: 1298-302
8. Eur J Epidemiol. 1989; 5: 348-50
9. Clin J Sport Med. 2011; 21: 67-70
10. Deportes Med. 1997; 24: 1-7
11. J Infect Dis. 2013; 207: 1037-46
12. Lanceta. 1990; 336: 1315
13. Br J Sports Med. 2004; 38: 678-84
14. Clin Sports Med. 2007; 26: 425-31.
15. Deportes Med 2014; 44: 1361-1376
16. Vector Borne Zoonotic Dis 2004; 4 (1): 61-70
17. www.nhs.uk/Conditions/Lymedisease/Pages/Introduction.aspx#symptoms consultado Feb 2017
18. J Infect Dis 1999; 180 (3): 900-3
19. Ann NY Acad Sci 2003; 990: 295-30
20. J Infect Dis 1984; 150 (4): 480-8
21. N Engl J Med 2001; 345 (2): 79-84
22. Pediatrics. 2013;131:e1716–22.
23. Euro Surveill. 2005; 10 (6): E050609.2
24. Euro Surveill. 2013; 18 (7): 20467
25. Centros para el Control y la
Prevención. Epidemiología y prevención de
Enfermedades prevenibles por vacunación. El rosado
Libro: libro de texto del curso. 12th ed .; 2012.
26. Organización Mundial de la Salud. Poliomielitis;
2014. www.who.int/topics/poliomielitis/en/
27. Clin Exp Rheumatol. 2001; 19: 724-6
28. JAMA. 1997;278:551–6
29. Clin Infect Dis. 2004; 38: 771-9
30. Viajes Med. 1998; 5: 14-7
31. Cochrane Database Syst Rev.
2014; 1: CD001261
32. Curr Opin Infect Dis. 2012; 25: 489-99
33. Drugs. 2013;73:1147–55
34. Hum Vaccin Immunother. 2014; 10: 995-1007
35. Popul Health Metr. 2013; 11: 17.
36. Vacuna. 2009; 27 (suplemento 2): B51-63
37. Arch Dis Child. 2007; 92: 1105-8
38. Vaccine. 2013;31:6107–12
39. Prog Cardiovasc Dis. 2012; 54: 438-44
Publicar descargo de responsabilidad *
Alcance de la práctica profesional *
La información aquí contenida en "La Defensa es el Mejor Ataque" no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como Enfermera Registrada (RN*) en Florida
Licencia de Florida N.° de licencia de RN RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Matriculado actualmente: ICHS: MSN* FNP (Programa de enfermera practicante familiar)
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital




